生命通道的重建:一位老年食管癌患者的介入治疗之路
病例背景
72岁的张爷爷,曾是社区里出了名的“美食家”,但半年前开始,他发现自己连喝粥都变得困难——食物像被“卡”在胸口,咽不下去也吐不出来。随之而来的还有体重骤降、声音嘶哑和频繁的呛咳。在子女的坚持下,他来到医院检查,胃镜和增强CT结果如同晴天霹雳:食管中段鳞状细胞癌,肿瘤已侵犯食管全层,长度约5厘米。更棘手的是,张爷爷长期患有心房颤动,静息心率常在110次/分以上,心功能评估仅为III级。胸外科团队明确告知:“传统开胸手术风险极高,可能连麻醉关都过不了。”
破局时刻:介入治疗方案的诞生
面对“无法手术”的结论,张爷爷一度陷入绝望。但多学科会诊(MDT)为他点亮了希望——**介入治疗**成为破局关键。
治疗原理:
1. 内镜下射频消融术:通过高频电流产生热能,直接破坏肿瘤细胞;
2.食管支架植入术:用镍钛合金网状支架撑开狭窄的食管,重建进食通道;
3.动脉灌注化疗:经导管向肿瘤供血动脉精准注射化疗药物,减少全身副作用。
术前准备:
心脏科团队用胺碘酮将心率稳定在90次/分以下;
3D重建CT精确勾勒肿瘤范围,规划消融靶区与支架定位点。
手术过程(分阶段实施):
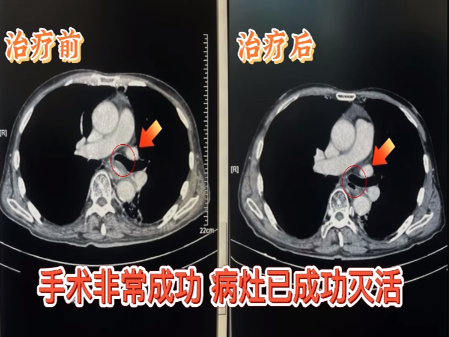
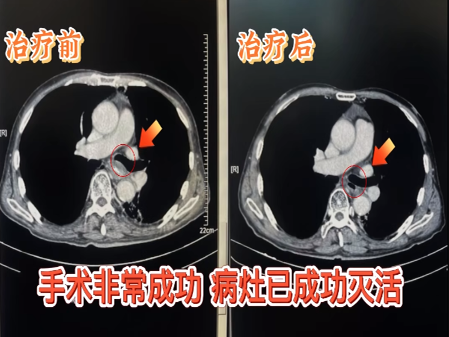
1. **第一次介入**(内镜联合DSA引导):
- 射频消融导管经口插入,对肿瘤主体进行分层消融(温度控制65℃±5℃,持续6分钟/点位);
术中冰冻病理确认切缘无残留。
2.第二次介入(1周后):
在消融区植入覆膜食管支架(直径18mm,长度10cm),支架两端超越肿瘤边缘2cm;
经左侧胃动脉灌注紫杉醇脂质体+顺铂,药物浓度达静脉化疗的5-8倍。
重生之路:从滴水难进到重享烟火气
术后恢复里程碑:
第3天:可缓慢饮用米汤,支架位置无渗血;
第7天:经食管造影确认支架通畅,开始半流质饮食;
第30天:体重回升3公斤,CT显示肿瘤体积缩小60%;
第90天:复查PET-CT显示肿瘤代谢完全抑制,支架周围无复发征象。
如今,张爷爷不仅能和家人围坐吃火锅,还重新捡起了书法爱好。他常感慨:“原以为这辈子再也尝不到豆瓣酱的滋味,没想到这根‘小管子’救了我的命。”
康复建议:守护来之不易的胜利
1.饮食管理:
阶梯式进食训练:从糊状食物→软质食物→普食,每餐咀嚼30次以上;
避免糯米、竹笋等易黏附支架的食物,忌过冷/过热饮食(防支架变形)。
2.支架维护:
每3个月胃镜清洗支架,预防食物残渣堵塞;
出现突发性吞咽疼痛立即就诊,警惕支架移位或再狭窄。
3.心脏护航:
每日早晚监测心率,服用新型抗凝药利伐沙班预防血栓;
定制低强度运动方案(如八段锦),维持心肺功能。
4.长期随访:
每季度复查肿瘤标志物(SCC、CYFRA21-1);
每年接受全身PET-CT评估,早期发现转移灶。
医学启示:介入治疗改写晚期食管癌治疗范式
本例的成功印证了《2023中国食管癌介入治疗专家共识》的核心观点:对于高龄、心肺功能差的局部进展期食管癌患者,消融+支架+动脉化疗的“三联介入疗法”可实现:
即刻疗效(支架恢复进食);
中期控制(消融灭活病灶);
长期获益(动脉化疗抑制微转移)。
随着载药支架、纳米刀等新技术的应用,介入治疗正在为更多“手术禁区”患者打开生命之门。






